
Feature Story
Mortalité de la tuberculose : des approches innovantes qui autonomisent les malades
25 mars 2020
25 mars 2020 25 mars 2020Dans le cadre de la lutte contre la tuberculose, l’urgence consiste à rapprocher des communautés : la prévention, le traitement et les soins efficaces et de qualité. Ces efforts devraient encourager les communautés à utiliser en leur sein des services innovants dont l’impact important et le faible coût ont été démontrés.
La mobilisation mondiale pour aider les pays à mettre fin à cette épidémie n’a jamais été aussi forte. Grâce à ses efforts, 7 millions de personnes supplémentaires ont eu accès à un traitement de la tuberculose en 2018 et la mortalité liée à cette infection a reculé de 52 % depuis 2010 chez les personnes vivant avec le VIH.
Des progrès importants ont été réalisés pour parvenir à l’objectif pris lors de la réunion de haut niveau des Nations Unies sur la tuberculose prévoyant que 6 millions de personnes séropositives aient accès aux services de prévention de la tuberculose d’ici 2022. En 2018, 1,8 million de personnes vivant avec le VIH avaient commencé un traitement préventif qui réduit le risque de contracter une forme active de la tuberculose.
Toutefois, il reste des aspects préoccupants. En 2018, 1,5 million de vies ont été perdues des suites de la tuberculose, dont 251 000 parmi les personnes vivant avec le VIH, soit un tiers des 770 000 décès liés au sida pour cette seule année. Près de 10 millions de personnes ont contracté la tuberculose, dont 9 % co-infectées par le VIH. Il reste encore beaucoup à faire pour atteindre l’objectif mondial de réduire de 75 % d’ici fin 2020 la mortalité liée à la tuberculose chez les personnes vivant avec le VIH. Alors que le nombre de nouveaux cas de tuberculose chez les personnes séropositives était estimé à 862 000 en 2018, seulement 56 % connaissaient leur statut tuberculeux. Moins de la moitié des personnes séropositives qui avait commencé une thérapie antirétrovirale en 2018 a indiqué en avoir fait de même avec une thérapie préventive pour la tuberculose.
Il faut renforcer les stratégies qui mettent davantage en avant les communautés et les personnes et qui rapprochent les services des personnes qui en ont besoin, car ces initiatives sont de véritables facteurs de changement. Plusieurs programmes, par exemple, expérimentent des technologies numériques d’adhésion au traitement pour remplacer la thérapie sur six mois qui prévaut dans certains pays. Cette dernière nécessite de se rendre tous les jours dans une clinique pour que le personnel de santé réalise le suivi (thérapie dite sous surveillance directe (DOT)).
La stratégie de médication impose de placer les médicaments dans une boite et consiste à surveiller la boîte, qui adresse un signal à la clinique à chaque ouverture. La méthode DOT par vidéo implique que les patientes et patients se filment tous les jours en train de prendre leur traitement et envoient cet enregistrement à leur clinique.
Ces technologies sont conviviales et réduisent la durée d'interruption des activités habituelles, ainsi que les frais de transport pour se rendre à la clinique. Elles autonomisent et émancipent les personnes en leur permettant de gérer leur traitement et leur santé de chez elles tout en étant suivies pour l’observance du traitement. Elles améliorent également l’accès des groupes vulnérables et réduisent la stigmatisation.
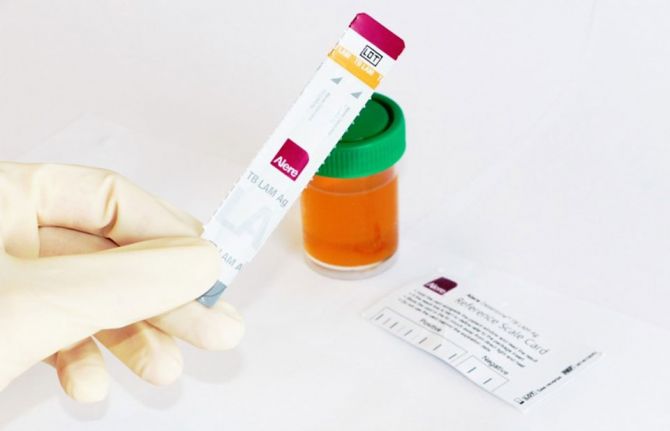
Le test urinaire de lipoarabinomannane à flux latéral (lateral flow urine TB mycobacterial lipoarabinomannan, LF-LAM) est un test simple et rapide à effectuer sur le lieu des soins. L’Organisation mondiale de la Santé recommande cette solution révolutionnaire, composante de l’algorithme de diagnostic pour les personnes vivant avec le VIH. Il permet de tester des adultes et des enfants dans des établissements de santé et au sein des communautés. À l’heure actuelle, toutefois, seuls sept pays sur les 30 pays les plus touchés mettent en place les tests LF-LAM.
De nouvelles thérapies plus brèves pour le traitement préventif, comme des prises hebdomadaires de rifapentine et d’isoniazide pendant trois mois, se démocratisent grâce aux baisses récentes des prix et aux changements de législation. Elles présentent moins d’effets secondaires que les thérapies plus longues et sont davantage suivies jusqu’à leur terme. Les communautés jouent quant à elle un rôle essentiel pour aider les personnes vivant avec le VIH à commencer et respecter jusqu’au bout un traitement préventif de la tuberculose, à faire attention aux effets secondaires et à chercher à se faire soigner dès les premiers signes ou symptômes de la tuberculose.
« En particulier à l’heure de la COVID-19, nous avons absolument besoin de passer à des modèles innovants permettant aux patientes et patients de poursuivre leur traitement depuis leur domicile. Il faut ainsi mettre en place la qualité et les moyens accessibles virtuellement, par téléphone et au sein de la communauté. Cela implique des modèles de délivrance qui reconnaissent le fardeau quotidien du traitement sur la vie des gens, qui y apportent une solution et qui livrent l’outil pour réussir directement aux patientes et patients. Donnons aux gens la possibilité de se connecter, de se soigner et d’avoir accès à des moyens supplémentaires, y compris les structures, lorsqu’ils comptent le plus », a déclaré Shannon Hader, Directrice exécutive adjointe de la branche Programme de l’ONUSIDA.



